PD Dr. Elke Maurer
Dr. Carmen Heinz
Dr. Franziska Zwecker
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Fachärzte für Orthopädie
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Mit Muskelfasrrissen suchen viele Sportler die orthopädische Praxis auf. Ziel ist es hierbei die sportliche Ausfallzeit möglichst kurz zu halten und dabei aber eine komplette Regeneration des Muskels zu erreichen.
Dabei ist es wichtig, sich in die Hände eines guten Orthopäden oder Sportmediziners zu begeben.
Wenn Sie eine ausführliche Beratung durch unserer Muskelspezialisten wünschen, kommen Sie hier zu Ihrem Termin.
Lumedis versucht alle Muskelverletzungen ohne eine OP zu beheben und setzt hierzu frühzeitig auf den Muskelfaserriss abgestimmte Trainingsmaßnahmen.
Haben Sie einen Muskelfaserriss oder doch "nur" eine Muskelzerrung?
Machen Sie den von Dr. Nicolas Gumpert entwickelten Selbsttest, um Ihre Diagnose einzugrenzen.
Weitere Informationen erhalten Sie unter dem Selbsttest: Muskelfaserriss oder Muskelzerrung.

Dr. Bela Braag hat diesen Artikel für Sie zuletzt aktualisiert.
Dr. Braag ist Facharzt für Orthopädie und Unfallchirurgie und ist bei Lumedis unsere Spezialist für die kniffeligen orthopädischen Erkrankungen.
Der in Darmstadt geborene Orthopäde hat an der Goethe-Universität in Frankfurt am Main studiert und eine fundierte orthopädische Ausbildung durchlaufen.
Gerne berät Sie unsere Spezialist in seine Spezial-Sprechstunde.
Bei einem Muskelfaserriss handelt es sich um eine Verletzung von Muskelgewebe, bei der es zum Reißen einzelner Muskelfasern innerhalb eines Muskels kommt.
Daher ist der Muskelfaserriss von dem Muskelriss zu unterscheiden, bei dem alle Fasern und damit der gesamte Muskel reißt.
Dies geschieht meist durch einen Unfall, beispielsweise beim Sport.
Dabei kommt es zu plötzlich einsetzenden stärksten Schmerzen, die mit einer verminderten Belastbarkeit des Muskels einhergehen.
Häufig sind die Oberschenkel- oder Wadenmuskulatur betroffen.
Die spontane Heilungsrate beim Muskelfaserriss ist relativ hoch, zahlreiche Maßnahmen können hierbei unterstützend wirken.
Ein Muskelfaserriss kommt meist durch eine Verletzung beim Sport, seltener auch durch eine direkte Krafteinwirkung, zustande. Folgende Punkte und Risikofaktoren spielen hierbei eine Rolle:
Sie sind mit dem Heilungsverlauf Ihres Muskelfaserrisses nicht zufrieden oder möchte eine zweite Meinung?
Gerne schauen sich die Frankfurter Muskelspezialisten von Lumedis Ihren Fall an.
Lumedis hat festgestellt, dass besonders das abstellen bestehender Dysbalancen besonders wertvoll in der Therapien und der Prävention von Muskelfaserrissen ist.
In vielen Fällen können wir mit den "richtigen Übungen" effektiv helfen, die Heilungsdauer zu verkürzen und erneute Muskelfaserrisse bei Sportlern verhindern.
Lumedis Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
Der Unterschied zwischen einer Muskelzerrung und einem Muskelfaserriss liegt im Ausmaß der Schädigung. Bei einer Muskelzerrung kommt es zu einer Überdehnung der Muskulatur mit einer einhergehenden Reizung der Muskelfasern.
Gewebe wird dabei allerdings nicht oder nur in einem sehr geringen Anteil geschädigt.
Bei einem Muskelfaserriss kommt es hingegen durch die, entweder vorbestehende oder akut einsetzende, Überreizung zum Reißen einiger Fasern innerhalb des Muskels.
Diese Schädigung heilt in vielen Fällen wieder vollständig aus, allerdings wird hier eine längere Zeit der Genesung benötigt, als bei einer Muskelzerrung.
Abzugrenzen ist weiterhin der Muskelriss, bei dem alle Fasern eines Muskels reißen.
Alle Informationen zum Unterschied finden Sie unter unserem Artikel "Was ist der Unterschied zwischen einer Muskelzerrung und einem Muskelfaserriss?"
Haben Sie einen Muskelfaserriss oder doch "nur" eine Muskelzerrung?
Machen Sie den von Dr. Nicolas Gumpert entwickelten Selbsttest, um Ihre Diagnose einzugrenzen.
Weitere Informationen erhalten Sie unter dem Selbsttest: Muskelfaserriss oder Muskelzerrung.
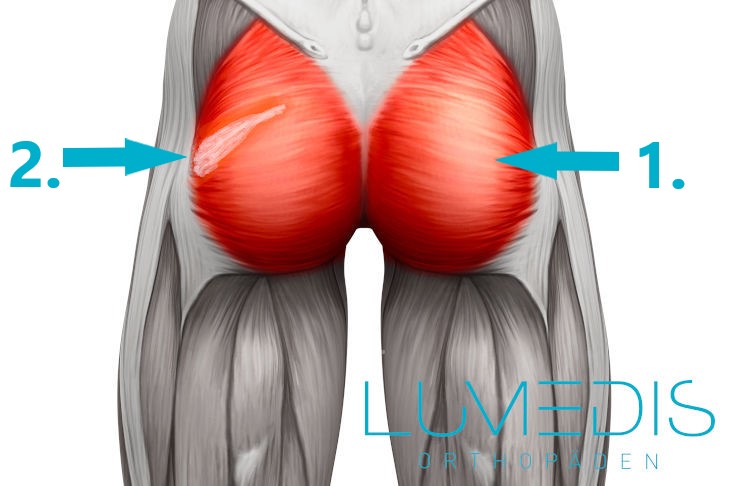
Abbildung eines Muskelfaserrisses im Gesäßmuskel
Typische Orte für einen Muskelfaserriss sind

Abbildung der Anatomie einer Muskelfaser
Eine der häufigsten Lokalisationen von Muskelfaserrissen ist die Wade. Zu den typischen Ursachen gehören direkte Einwirkungen von Gewalt, wie ein Tritt in die Wade, oder bei einer Überlastung, zum Beispiel beim Sprung.
Dabei kommt es typischerweise zu heftigen Schmerzen in der Wade, der Riss ist oft sogar direkt spürbar.
Nach dem Muskelfaserriss schwillt die Wade an und die Belastung der Wadenmuskulatur, insbesondere der Zehenstand und -gang, sind nicht mehr oder nur noch erschwert möglich.
Wichtig ist bei einem Muskelfaserriss der Wade eine akute Kühlung und Schonung der Wade.
Hier eignen sich Wadenwickel besonders gut.
Mehr Infomartionen zu einem Muskelfaserriss im Unterschenkel finden Sie unter unserem Artikel Muskelfaserriss in der Wade.

MRT des Unterschenkels
Auch der Oberschenkel ist eine der häufigsten Lokalisationen von Muskelfaserrissen. Besonders gefährdet sind hiervon Läufer mit einer unzureichenden Dehnung und einem mangelnden Trainingszustand der Oberschenkelmuskulatur.
Meist kommt es zum Riss von Muskelfasern an der Oberschenkelrückseite mit entsprechend starken Schmerzen und einer dadurch entstehenden verminderten Belastbarkeit des gesamten Beines.
Besonders spürbar wird dies beim Treppenlaufen und Tätigkeiten in der Hocke.
Eine orthopädische Abklärung und Behandlung sollte zeitnah erfolgen, um das Ausmaß gering zu halten.
Besonders häufig sind die Adduktoren am inneren Oberschenkel durch Muskelfaserriss betroffen.
Weitere Informationen finden Sie im Artikel Muskelfaserriss im Oberschenkel und Muskelfaserriss an den Adduktoren.
Zum Thema Schmerzen finden Sie mehr in unserem Artikel Schmerzen an den Adduktoren.

Abbildung einer Muskelverletzung am Oberschenkel:
Der Brustmuskel ist typischerweise von einem Muskelfaserriss betroffen, wenn er spezifisch trainiert wird, also im Rahmen von Übungen im Fitnessstudio bzw. beim Bodybuilding.
Hierzu gehören beispielsweise Push Ups oder Butterflys, bei denen es in untrainiertem Zustand zu einer übermäßigen Belastung des Brustmuskels kommt und ein Muskelfaserriss begünstigt wird.
Auch hier ist eine schnelle Kühlung und Ruhigstellung der Muskulatur wichtig.
Der Brustmuskel kann sich beim Einreißen einzelner Muskelfasern in der Regel jedoch von selbst wieder häufig gut regenerieren, sodass eine ausgedehnte oder invasive Behandlung eher selten notwendig ist.
Weitere Informationen finden Sie im Artikel Muskelfaserriss in der Brust.
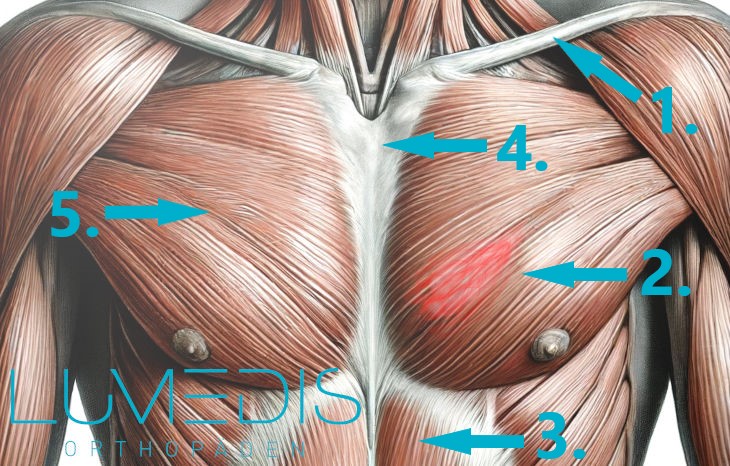
Anatomische Abbildung des M. pectoralis major mit Muskelfaserriss

Abbildung eines Muskelfaserrisses zwischen den Rippen
Bei einem Muskelfaserriss im Bereich der Schulter liegt die Ursache häufig in einer Kombination aus einer Entzündung des Muskelgewebes und einer Überlastung.
Durch eine entzündliche Schädigung der Muskulatur ist diese vorgeschädigt und anfälliger für übermäßige Belastungen, die gehäuft beim Sport vorkommen.
An der Schulter verlaufen viele verschiedene Muskeln, von einem Muskelfaserriss ist häufig der Deltamuskel betroffen, der die Schulter, über den anderen Muskeln verlaufend, umfasst.
Neben dem Delatamuskel sind sehr häufig noch die Muskeln der Rotatorenmanschette und besonders des M. supraspinatus betroffen.
Die Schmerzen bei einem Muskelfaserriss der Schulter werden häufig als stechend bezeichnet.
Da die Schulter ein häufig genutztes Gelenk ist, ist der Heilungsprozess häufig sehr langwierig.
Weitere Informationen finden Sie unter unserem Artikel "Muskelfaserriss in der Schulter".
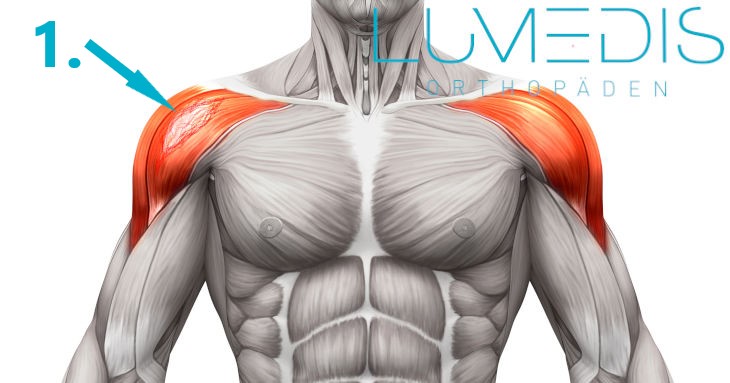
Abbildung der Muskulatur des Schultergürtels (M. deltoideus)
Ein Muskelfaserriss am Oberarm kommt häufig im Rahmen von sportlichen Aktivitäten zustande. Typisch sind hierfür Sportarten, bei denen häufige, schnelle und abrupte Bewegungen vorkommen, wie Golf oder Tennis.
Dabei liegt häufig eine unzureichende Vordehnung der Oberarmmuskulatur vor. Durch den Muskelfaserriss ist der Oberarm nur noch eingeschränkt belastbar und das Anheben von Gegenständen ist deutlich erschwert bzw. eingeschränkt. Wichtig ist auch, dass der Arm geschont wird, um eine Ausdehnung der Schädigung zu vermeiden.
Falls Sie unter einem Muskelfaserriss dieser Region leiden, lesen Sie unser Thema Muskelfaserriss im Oberarm.
Ein Muskelfaserriss im Bereich des Rückens ist häufig schwierig zu diagnostizieren, da der Rücken auch ein häufige Lokalisation für Verspannungen und muskuläre Beschwerden anderer Art darstellt. Typischerweise liegt die Ursache in einer akuten Überlastung des Rückens, beispielsweise beim Heben von schweren Lasten mit einer ungesunden Rückenhaltung.
Diese Schädigung ist für die Betroffenen meist sehr unangenehm, da der Rücken täglich bei allen möglichen Bewegungsabläufen beansprucht wird. Nach einem Muskelfaserriss muss der Rücken trotz der erschwerten Entlastung ausreichend geschont werden.
Weitere Informationen finden Sie im Artikel Muskelfaserriss im Rücken.
Eine eher seltene Lokalisation für einen Muskelfaserriss stellt die Muskulatur des Bauchs dar. Hierbei spielen verschiedene Faktoren eine Rolle, wie eine Überlastung der Bauchmuskeln im Rahmen einer
Typischerweise kommt es zu einschießenden, stechenden Schmerzen im Bauch, wodurch die Belastung der Bauchmuskulatur, z.B. beim Lachen oder Pressen beim Stuhlgang, erschwert wird.
Weitere Informationen finden Sie im Artikel Muskelfaserriss im Bauch.

Abbildung eines Muskelfaserrisses der geraden Bauchmuskulatur
Bei einem Muskelfaserriss kommt es häufig zu sehr starken und abrupt einsetzenden Schmerzen beim Reißen der Muskelfasern.
Dadurch, dass der Muskel in seiner Kontinuität unterbrochen wird, ist direkt nach der Schädigung eine Delle im Muskelgewebe tastbar.
Besonders gut wird dies beispielsweise bei einem Muskelfaserriss der Wade sichtbar. Im Verlauf kommt es dann im Rahmen der Entzündungsreaktion zu einer Schwellung des Muskels.
Hierzu trägt auch der entstehende Bluterguss durch das Einbluten in das Muskelgewebe bei.
Der Muskel ist durch den Muskelfaserriss danach entsprechend weniger belastbar und die Betroffenen sind in bestimmten Bewegungen eingeschränkt.
Ein Hämatom, also ein Bluterguss, gehört zu den typischen und häufigen Symptomen bei einem Muskelfaserriss. Es entsteht unmittelbar im Bereich der Schädigung des Muskelgewebes und wird durch das Zerreißen kleiner Blutgefäße innerhalb des Muskels ausgelöst.
Dadurch fließt das Blut aus den zerstörten Gefäßen in das Muskelgewebe hinein.
Dies führt zu einer Schwellung des Muskels und zum Auftreten von Verfärbungen der Haut. Zu Beginn ist das Hämatom typischerweise dunkelrot bis violett und verändert im Verlauf durch die Veränderung des Blutabbaus seine Farbe. Häufig ist das Hämatom bei einem Muskelfaserriss groß und deutlich sichtbar.
Bei einem Muskelfaserriss kommt es in den meisten Fällen zu Schmerzen. Diese treten typischerweise plötzlich auf und werden durch das direkte Zerreißen der Muskelfasern ausgelöst.
Der Charakter der Muskelschmerzen wird oft als stechend oder ziehend beschrieben, die Intensität ist zumeist sehr hoch.
Durch die Schonung des geschädigten Muskels können die Schmerzen reduziert werden.
Weiterhin sind das Kühlen (PECH-Regel) und die Einnahme von Schmerzmedikamenten zur Kontrolle der Schmerzen wichtig.
Unter Belastung des geschädigten Muskelgewebes nehmen die Schmerzen hingegen zu.
Nur in seltenen Fällen bleibt ein Muskelfaserriss durch fehlende Muskelschmerzen unbemerkt.
Alle Symptome eines Muskelfaserrisses haben wir in unserem Artikel "An diesen Symptomen erkennen Sie einen Muskelfaserriss" zusammengefasst.
Ein Muskelfaserriss wird in der Regel von einem Facharzt für Orthopädie oder Sportmediziner behandelt.
Hierbei stehen die konservativen therapeutischen Maßnahmen gegenüber operativen Behandlungsmethoden im Vordergrund.
Der Orthopäde stellt dabei das Ausmaß des Muskelfaserrisses mit der einhergehenden Funktionseinschränkung fest und plant gemeinsam mit dem Patienten die entsprechend notwendige Therapie.
Hierzu gehört die
Die Diagnose des Muskelfaserrisses kann primär klinisch, also ohne weitere Untersuchungsmethoden, gestellt werden. Hierfür ist die Anamnese, das Orthopäden-Patienten-Gespräch, mit der Klärung der Ursache bzw. des Unfallhergangs sehr wichtig.
Im Rahmen der körperlichen Untersuchung kann die Ausprägung der Muskelschädigung eingeschätzt und die Funktionseinschränkung überprüft werden.
Zusätzliche bildgebende Verfahren, wie das Ultraschall oder das MRT, können die Diagnose bestätigen, sind jedoch in der Regel nur bei spezifischen Fragestellungen wichtig.
Des Weiteren sollte beim Verdacht auf einen zusätzlich vorliegenden Knochenbruch ein Röntgenbild angefertigt werden.
Die Durchführung einer Untersuchung mit einem Ultraschall-Gerät ist für die Diagnosesicherung eines Muskelfaserrisses das Verfahren der Wahl. Der Ultraschall ist in erster Linei sinnvoll , wenn Unklarheiten über die Diagnose im Rahmen der klinischen Untersuchung bestehen. Dies ist beispielsweise der Fall, wenn eine Muskelzerrung, also ohne direkte Schädigung des Muskelgewebes, mit sehr starken Schmerzen vorliegt.
Auch zur genaueren Beurteilung des Ausmaßes der Schädigung kann eine Untersuchung mittels Ultraschall sinnvoll sein, da hier auch die Größe des Hämatoms sichtbar gemacht werden kann.
Weitere Informationen finden Sie im Artikel Ultraschall.
Auch ein MRT ist nicht zwingend notwendig, um die Diagnose eines Muskelfaserrisses zu stellen.
Es gibt allerdings bestimmte Situationen, in denen die Durchführung dieser Untersuchung sinnvoll und nützlich sein kann.
Hierzu gehört beispielsweise der Fall, in dem die vorherig durchgeführten Untersuchungen keine eindeutigen Hinweise auf das Vorliegen eines Muskelfaserrisses erbracht haben.
Auch zum Ausschluss weiterführender oder anderer Schädigungen ist das MRT sinnvoll.
So kann es beispielsweise bei einer Verletzung der Schulter der Abgrenzung von weiteren Schädigungen des
dienen.
Weitere Informationen finden Sie im Artikel MRT-Magnetresonanztomographie.
Die Behandlung eines Muskelfaserrisses erfolgt in verschiedenen Stadien.
In der akuten Situation der Muskelschädigung ist eine schnelle adäquate Versorgung entscheidend. Hierbei wird die PECH-Regel angewendet, die als einfache Merkregel der Orientierung für die wichtigsten Akut-Maßnahmen dient.
Hinzu kommt eine adäquate Behandlung mit Schmerzmitteln, wie Ibuprofen, oder auch Schmerzsalben, wie Voltaren.
Eine Heparinsalbe kann der Linderung des Hämatoms dienen.
Nach dieser Phase kommen einige konservative Maßnahmen in Betracht die bei Lumedis zur Anwendung kommen.
Zu diesen Maßnahmen zählen:
Welche Maßnahme im Einzelfall angewendet wird, muss jeweise gemeinsam mit dem Patienten fallbezogen besprochen werden.
Die Heilung eines Muskelfaserriss wird in einer Osteopathie-Behandlung mit unsere Spezialisten durch Lösung von Verspannungen, gezielter Muskelstärkung und Faszientraining sehr gut unterstützt.
Mithilfe einer ganzheitlichen Methode sollen die Selbstheilungsprozesse des Körpers unterstützt werden. Sie arbeitet dabei einzig mit den Händen, da sanfte Methoden und manuelle Techniken bei der Osteopathie im Vordergrund liegen. Daher ist dieser Therapieansatz sehr risikoarm und erfolgsversprechend.
Weitere Informationen finden Sie in folgenden Artikeln:
Bei Lumedis behandelt osteopathisch die ärztliche Osteopathin nund Fachärztin für Orthopädie Dr. Franziska Zwecker.
Lumedis Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
Das Kinesiotaping ist eine sinnvolle Maßnahme beim Wiederaufbau der Muskulatur nach einem Muskelfaserriss.
Dabei kann es unterstützend wirken, um die Regeneration der Muskelfasern zu fördern und das Muskelgewebe zu stärken.
Zusätzlich wirken die Tapes stabilisierend und führend bei den Bewegungen und fördern so auch die Herstellung der Beweglichkeit in den Ausgangszustand.
Durch die oberflächlich aufbauende Spannung regen die Kinesiotapes die muskuläre Durchblutung an und tragen so zum Heilungsprozess bei. Je nach Lokalisation des Muskelfaserrisses kommen verschiedene Arten des Kinesiotaping in Frage.
Weitere Informationen finden Sie im Artikel Kinesiotape.
Die Dauer der Heilung nach einem Muskelfaserriss variiert je nach Ausprägung der Verletzung und ist somit schwierig zu benennen. Häufig dauert es mehrere Wochen bis zur Heilung der Muskelschädigung, je nach Ausmaß können jedoch auch mehrere Monate benötigt werden.
Für eine einfache Verletzung im Sinne des Reißen weniger Muskelfasern an einem Muskel wird zur Heilung häufig eine Dauer von vier bis sechs Wochen benötigt.
Kommt es jedoch zu einer komplexeren oder mehrfachen Schädigung kann die Dauer bis zur Heilung auch drei Monate oder länger betragen.
Hinzu kommt die Möglichkeit eines Rezidivs, also eines erneuten Auftretens, eines Muskelfaserrisses bei unzureichender Schonung vor erneuter Beanspruchung.
Mehr Informationen zur Heilungsdauer finden Sie in unserem gesonderten Artikel Dauer eines Muskelfaserrisses.
Die Dauer, bis nach einem Muskelfaserriss wieder Sport gemacht werden darf, variiert je nach Ausmaß der Schädigung.
Es muss differenziert werden zwischen der Dauer der Ruhigstellung und der Dauer bis zur vollständigen Regeneration.
Eine Belastung der Muskulatur für den Alltag sollte bereits nach einer Woche wieder erfolgen.
Eine Sportpause muss jedoch länger eingehalten werden, häufig für zwei bis vier Wochen.
Die Wiederaufnahme der sportlichen Aktivitäten sollte dann nur vorsichtig und in Absprache mit Fachpersonal und unter Anleitung erfolgen.
Eine langsame Steigerung der Intensität und des muskulären Wiederaufbaus mit Dehn- und Kräftigungsübungen ist sehr wichtig, um einem erneuten Auftreten eines Muskelfaserrisses vorzubeugen.
Die Heilung eines Muskelfaserrisses kann durch verschiedene Maßnahmen beschleunigt werden.
Zunächst ist ein konsequentes Einhalten der Schritte der PECH-Regel sehr entscheidend.
Durch die Sportpause, Kühlung, Kompression und Hochlagerung kann das Ausmaß der Muskelschädigung möglichst klein gehalten werden.
Eine konsequente Schonung ist in den ersten Tagen nach der Verletzung sehr wichtig, um eine weitere Schädigung des Muskelgewebes zu verhindern.
Auch der Verzicht auf Sport sollte, in Rücksprache mit dem behandelnden Orthopäden, entsprechend streng zu Beginn der Erkrankung eingehalten werden.
Nach der Möglichkeit der Wiederaufnahme sportlicher Aktivitäten ist eine ruhige und schrittweise Erhöhung des Trainings sehr wichtig.
Hastige und übermäßig belastende Bewegungen und Übungen sollte vermieden werden, dagegen sollte die Muskulatur in kleinen Stufen wieder aufgebaut werden.
Hierbei sind zusätzliche Behandlungsmaßnahmen, wie das Taping, das Faszientraining und Dehnübungen sehr entscheidend.
Auch das mehrmalige Durchführen von Lymphdrainagen und Massagen zur Lockerung des Muskelgewebes wirkt beschleunigend auf die Heilung eines Muskelfaserrisses.
Die Rücksprache mit dem erfahrenen Orthopäden ist hierbei letztendlich stets entscheidend.
Um einem Muskelfaserriss vorzubeugen und entgegen steuern zu können ist ein muskulärer Dysbalancen-Check eine sehr wichtige Methode.
Ein Ungleichgewicht zwischen verschiedenen Muskelgruppen kann die Entstehung einer Schädigung des Muskelgewebes fördern und sollte daher frühzeitig erkannt und beseitigt werden.
Beim muskulären Dysbalancen-Check werden daher die einzelnen Muskelgruppen des Körpers genau analysiert und in ihrer Kraft und ihrem Aufbau miteinander verglichen.
Dadurch können muskuläre Schwächen oder Erkrankungen entdeckt und im Anschluss gezielt behandelt werden.
Da sich diese Ungleichgewichte bei jedem Menschen anders ausprägen können, handelt es sich um individuell zugeschnittenes untersuchendes Verfahren.
Weitere Informationen finden Sie im Artikel Kraftmessung.
Auch das EMG, also die Elektromyographie, dient als Methode der Rehabilitation und Prävention bei einem Muskelfaserriss.
Dabei werden ebenfalls verschiedene Muskeln im Körper untersucht und auf ihrer Funktionsfähigkeit getestet.
Dieses Verfahren kann helfen, um muskuläre Schwächen oder Schädigungen frühzeitig zu erkennen und diesen entsprechend entgegen arbeiten zu können.
Dadurch können Verletzungen, wie ein Muskelfaserriss, unter Umständen verhindert werden.
Für das EMG werden die Aktivitätszustände der Muskeln mithilfe von elektrischen Strömen dargestellt und miteinander verglichen.
Weitere Informationen finden Sie im Artikel EMG-Elektromyographie.
Bei einem Muskelfaserriss sind zahlreiche verschiedene Trainingsübungen wichtig, um durch eine starke und stabile Muskulatur der Verletzung vorzubeugen bzw. entgegenzuwirken.
Je nach Lokalisation der muskulären Schwäche oder Schädigung eignen sich verschiedene Übung zur Stärkung der Muskeln.
Im Bereich der Wade, einer häufigen Lokalisation eines Muskelfaserrisses, kann beispielsweise eine Trainingsübung auf einem Schaumkissen stattfinden.
Die Vorderfüße werden auf das Kissen gestellt, die Fersen stehen in der Luft.
Nun wird der Körper in die Höhe gedrückt, sodass ein Zehenstand erreicht wird und dieser für einige Sekunden gehalten.
Danach werden die Fersen wieder nach unten gebracht. Dies dient der Stärkung der Wadenmuskeln.
Welche Übungen in Ihrem Fall die besten Übungen sind, kann man leider nicht pauschal sagen!
Durch die Daten der Analyse die bei Lumedis erhoben wird, können die Muskelspezialisten von Lumedis ein individuelles Trainingsprogramm mit Übungen zusammenstellen, um die Rehabilitation zu beschleunigen und einen erneuten Muskelfaserriss zu verhindern.
Bei der Wahl der Übungen muss
berücksichtigt werden.
Haben Sie einen Muskelfaserriss oder doch "nur" eine Muskelzerrung?
Machen Sie den von Dr. Nicolas Gumpert entwickelten Selbsttest, um Ihre Diagnose einzugrenzen.
Weitere Informationen erhalten Sie unter dem Selbsttest: Muskelfaserriss oder Muskelzerrung.
Ein Muskelfaserriss kann, wenn nicht richtig behandelt, verschiedene Spätfolgen haben kann.
Typische Spätfolgen eines Muskelfaserrisses sind:
Die Vermeidung dieser Spätfolgen erfordert eine sorgfältige und umfassende Behandlung sowie Rehabilitation nach einem Muskelfaserriss.
Daher ist die Behandlung durch einen erfahrenen Spezialisten essentiell.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Sprechstunde!