
Tarsaltunnelsyndrom
Veröffentlicht: 31.07.2019 - Letzte Änderung: 27.03.2025

PD Dr. Elke Maurer
Dr. Carmen Heinz
Dr. Franziska Zwecker
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Fachärzte für Orthopädie
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Das Tarsaltunnelsyndrom ist bei Ausdauersportlern verbreitet und geführchtet.
Wichtig ist, dass der behandelnde Orthopäde ein Spezialist auf dem Gebiet des Tarsaltunnelsyndroms ist, da diese Erkrankung nicht häufig ist und hier teilweise "know how" fehlt.
Gerne beraten Sie die Fußspezialisten von Lumedis.
Für das vordere und hintere Tarsaltunnelsyndrom ist Dr. Nicolas Gumpert ein ausgewiesener Spezialist für diese Erkrankung.
Hier finden Sie die Terminvereinbarung.

Dieser Artikel wurde durch Dr. Bela Braag zuletzt überarbeitet.
Dr. Braag ist der Fußspezialist in der Praxis Lumedis in Frankfurt am Main.
Lumedis ist speziell auf die Diagnostik und Therapie von Fußerkrankungen ausgelegt.
Daneben sind Ihre Behandlungsschwerpunkte die Sportorthopädie und die Bewegungsanalyse und ist somit eine Spezialist in der nichtoperativen / konservativen Orthopädie.
Gerne berät Sie unser Fußspezialist mit seiner umfangreichen Erfahrung in einem Termin!

Schematische Abbildung eines hinteren Tarsaltunnelsyndroms (man erkennt den Innenknöchel)
Der Tarsaltunnel befindet sich in einem Bereich am Innenknöchel und ist ein Kanal, welcher
Beim Tarsaltunnelsyndrom, auch Nervenkompressionssyndrom oder tarsales Engpasssyndrom genannt, wird dieser Kanal gereizt und komprimiert.
Dies führt durch die Nervenschädigung des sogenannten Nervus tibialis zu unangenehmen Schmerzen.
Diese werden von Patienten oft als stechend oder brennend beschrieben und können in die Wade, in den Fuß und in die Ferse ausstrahlen.
Teilweise berichten betroffene Patienten auch von Sensibilitätsstörungen, vor allem Kribbeln und Taubheit werden hier beschrieben.
Das Tarsaltunnelsyndrom ist vergleichbar dem Karpaltunnelsyndrom der Hand. Auch die Ursachen und die Entstehung sind dem Karpaltunnelsyndrom sehr ähnlich.
Daher haben Menschen, die unter einem Karpaltunnelsyndrom leiden, auch eine erhöhte Gefahr für ein Tarsaltunnelsyndrom und umgekehrt.
Ihr Arzt kennt sich nicht ausreichend mit dem Tarsaltunnelsyndrom aus und Sie möchten eine 2. Meinung oder es ist gar ein chronifiziertes Tarsaltunnelsyndrom entstanden? Dann übernimmt der Frankfurter Orthopäde und Fußspezialist Dr. Nicolas Gumpert Ihren Fall gerne!
Dr. Gumpert hat sich auf das Tarsaltunnelsyndrom spezialisiert und behandelt viele Nervenkompressionssyndrom am Fuß pro Jahr erfolgreich.
Lumedis Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
Beim vorderen Tarsaltunnelsyndrom ist der Nervus peronaeus profundus betroffen. Man spricht hierbei auch von einem Fibularissydrom.
Die Einengung befindet sich in diesem Fall im Bereich des Fußrückens oder am Sprunggelenk.
Eine Fußverletzung oder ein Überbein können die Ursache sein.
Patienten, welche vom vorderen Tarsaltunnelsyndrom betroffen sind, verspüren die Schmerzen am Fußrücken.
Diese verstärken sich häufig
oder
Zudem können die Beschwerden zu unterschiedlichen Zeitpunkten auftreten. Diese Zeitpunkte sind z.B.:
und
Radfahrer sind besonders vom vorderen Tarsaltunnelsyndrom betroffen.
Alternative Ursachen für Fußschmerzen in diesem Bereich finden Sie unter unseren Artikeln
Schmerzen im / am Fußrücken und Schmerzen am Fußspann.

Schematische Darstellung eines vorderen Tarsaltunnelsyndroms
Beim hinteren Tarsaltunnelsyndrom kommt es zu einer Komprimierung des Nervus tibialis im Tarsaltunnel.
Das hinterer Tarsaltunnelsyndrom ist das deutlich häufigere als das vordere.
Es wird auch alternativ als Baxter-Neuropathie bezeichnet.
Hierbei treten
Die Schmerzen beim hinteren Tarsaltunnelsyndrom werden verstärkt durch
Weitere Informationen für alternative Ursachen für die Fußschmerzen finden Sie auf den Seiten

Schmatische Abbildung eines hinteren Tarsaltunnelsyndroms.
In dieser Ansicht schaut man von hinten auf den Innenknöchel.
Es gibt verschiedene Ursachen für ein hinteres Tarsaltunnelsyndrom:

Die verschiedenen Fußformen
links: Hohlfuß
mitte: normaler Fuß
rechts: Plattfuß
Bei der Schilddrüse handelt es sich um ein hormonproduzierendes Organ.
Schilddrüsenhormone sind sehr wichtig für die Regulation des Stoffwechsels.
Bei einer Schilddrüsenfunktionsstörung berichten Patienten häufig von Beschwerden, wie
und
Jedoch kann auch die Zusammensetzung von Nervenhüllen von der veränderten Schilddrüsenhormonkonzentration betroffen sein und so ein Tarsaltunnelsyndrom begünstigen.
Bei Auftreten eines Tarsaltunnelsyndroms kann daher eine Laboruntersuchung der Schilddrüsenhormonwerte im Blut sinnvoll sein.
Je nach Ergebnis, ist die Substitution von Schilddrüsenhormonen anzuraten und kann zu einer deutlichen Besserung der Beschwerden führen.
Während einer Schwangerschaft kommt es zu einer Reihe von hormonellen Veränderungen im Körper der werdenden Mutter, um diesen auf die Geburt vorzubereiten.
Die Veränderungen begünstigen unter anderem
was wiederum ein Tarsaltunnelsyndrom hervorrufen kann.

Die Symptomatik eines Tarsaltunnelsyndroms äußert sich primär durch das Auftreten von Schmerzen.
Neben den Schmerzen kann es auch zu
Eine frühzeitige Therapie der Erkrankung ist daher besonders wichtig.
Im roten eingefärbten Areal empfinden Patienten mit einem hinteren Tarsaltunnelsyndrom Schmerzen, Kribbel oder Taubheit.
Das betroffene Areal schwankt aus Erfahrung individuell sehr stark.

Bei Erstvorstellung des Patienten kann vor allem die Anamnese wegweisend für die Diagnosestellung sein.
Im Anschluss sollte eine körperliche Untersuchung erfolgen, wobei der Patient häufig einen Druckschmerz hinter dem betroffenen Fußknöchel angibt.
Des Weiteren kann ein positives Hoffmann-Tinel-Zeichen provoziert werden: hierbei handelt es sich um Schmerzen beim Patienten, wenn der Orthopäde bzw. Neurologe den Verlauf des betroffenen Nervs abklopft.
Es gibt verschiedene Tests, die man bei einem Tarsaltunnelsyndrom durchführen kann, um die Diagnose zu sichern.
Zu den Tests gehöhren gehören:
Um ein Tarsaltunnelsyndrom zu diagnostizieren beziehungsweise die Ursache für die Fußschmerzen herauszufinden eignet sich die Ultraschalluntersuchung.
Bei der Ultraschalluntersuchung, auch Sonographie genannt, werden über Schallwellen Strukturen im Körperinneren sichtbar gemacht.
Besonders hilfreich ist eine Ultraschalluntersuchung, wenn von außen eine Schwellung erkennbar ist.
Bei einer Flüssigkeitsansammlung, z.B. bei einem Ganglion, kann diese bei Bedarf auch ultraschallgesteuert punktiert werden.
Das Punktat kann anschließend im Labor auf Entzündungszeichen untersucht werden.
Im Ultraschall können sicher bei einem Tarsaltunnelsyndrom der Schwellungen der Musculus tibialis posterior Sehne und die Arteria tibialis posterior nachgewiesen werden.
Zur Diagnostik eines Tarsaltunnelsyndroms kann auch eine Röntgenuntersuchung hilfreich sein.
Lesen Sie auch mehr zu den Themen:
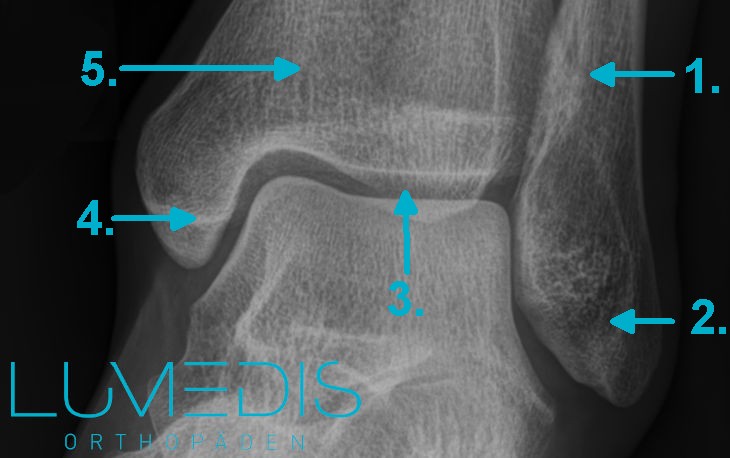
Röntgenbild eines gesunden oberen Sprunggelenks (Sprunggelenk von vorne)
Mit Hilfe einer MRT-Untersuchung (Magnetresonanztomographie) kann Weichteilgewebe, beispielsweise Knorpel und Bänder, gut darstellt werden.
Dies kann bei der Diagnostik eines Tarsaltunnelsyndroms hilfreich sein, aber auch andere Verletzungen, wie Bänderrisse oder Überdehnungen und Entzündungen ausschließen.
Der Nerv kann auch im MRT direkt nicht dargestellt werden.
Ein weiterer Vorteil des MRT ist, dass dieses ohne eine Strahlenbelastung des Patienten auskommt.
Viele Patienten empfinden ein geschlossenes MRT als unangenehm, allerdings wird bei einem Verdacht auf ein Tarsaltunnelsyndrom nur das betroffene Bein bei der Untersuchung in die MRT-Röhre geschoben, sodass Patienten mit Platzangst ein MRT vom Fuß bedenkenlos durchführen können.
Lesen Sie auch mehr zum Thema MRT vom Fuß.
MRT eines Fußes / Innenknöchel (T2)
Die Behandlung eines Tarsaltunnelsyndroms richtet sich nach
Häufig beginnt man zunächst mit konservativen Behandlungsmaßnahmen.
Da die konservativen Möglichkeiten inzwischen sehr gut sind, muss ein Tarsaltunnelsyndrom selten einer OP unterzogen werden.
Das Tarsaltunnelsyndrom wird nur in Ausnahmefällen operiert, wenn
Bei einer Operation wird der Kanal, in dem die Nerven verlaufen, durchtrennt beziehungsweise erweitert und somit die Kompression auf den Nerven reduziert.
Die Operation hat meist gute Erfolgsaussichten, häufig haben die Patienten noch einige Tage Sensibilitätsstörungen, sind aber anschließend beschwerdefrei.
Wie bei jeder Operation bestehen jedoch Risiken, die bei der Entscheidung berücksichtigt werden sollten.
Daher sollte eine OP nur durchgeführt werden, wenn alle konservativen (nicht-operativen) Maßnahmen vollständig ausgeschöpft wurden.
Kinesiologischen Tapeverbänden unterstützen die Beschleunigung der Heilung und sollen den Tarsaltunnel entlasten.
Hierbei wird ein elastisches, selbstklebendes Pflaster unter Anwendung spezieller Techniken auf die Haut aufgebracht.
Hierdurch soll die Aktivierung körpereigenen Heilungsmechanismen durch die Durchblutungsförderung und Förderung des Lymphabflusses unterstützt werden.
Eine Kinesiotape wird vom Fußspezialist von Lumedis als unterstützende, aber alleinig nicht heildende Maßnahme angesehen.
Besonders das vordere Tarsaltunnelsyndrom profitiert von einem Tape.
Weitere Informationen erhalten Sie im Artikel Kinesiotape.
Bei der Behandlung eines Tarsaltunnelsyndroms können unterstützend auch Bandagen oder Orthesen genutzt werden.
Diese können dabei helfen
Aus jahrelanger Erfahrung bei Lumedis profitiert nur das hintere Tarsaltunnelsyndrom von einer Bandage.
Ein vorderes Tarsaltunnelsyndrom kann man mit einer Bandage praktisch nicht positiv beeinflussen.
Eine Bandage oder Orthese darf nie eine Dauertherapie werden, da durch die Entlastung die Fußmuskulatur atrophiert, was langfristig einen erheblich schädigenden Einfuß auf den gesamten Fuß hat.
Akupunktur kann sowohl beim vorderen wie hinteren Tarsaltunnelsyndrom eine Unterstützung der Akuttherapie sein.
Eine Akupuntur als alleinige Therapiemaßnahme kann leider nicht wirksam helfen.
Wie bei allen Therapiemaßnahmen bei einem Tarsaltunnelsyndrom ist die Erfahrung des Behandlers für den Erfolg der Therapiemaßnahme entscheidend.
Daher sollte der Akupunteur ausreichende Erfahrung in der Behandlung eines Tarsaltunnelsyndroms mit Akupunktur haben.
Die Dauer der Behandlung des Tarsaltunnelsyndroms bis zur vollständigen Ausheilung ist von Patient zu Patient sehr unterschiedlich.
Sie hängt
Unter optimale Behandlung kann ein Tarsaltunnelsyndrom in wenigen Wochen vollständig ausheilen.
Es wird aber sehr wahrscheinlich zu einem Wiederauftreten der Erkrankung kommen, wenn die verursachenden Faktoren - wie z.B. eine Knickfuß oder die Außenrotation des Fußes - nicht nachhaltig abgestellt werden (siehe Prävention).
Für Informationen über die Heilungsdauer einer Bänderdehnung oder eines Risses am Fuß, lesen Sie gern folgende Artikel:
Je nach Ausmaß des Tarsaltunnelsyndroms, kann es dazu kommen, dass der Patient sich nicht in der Lage fühlt zu arbeiten und deshalb eine Krankschreibung/Arbeitsunfähigkeitsbescheinigung benötigt.
Die Dauer der Arbeitsunfähigkeit hängt vom
Unter einer idealen Therapie können die Symptome meist in 7 Tagen (bei umnfangreicher Erfahrung des Behandlers) behoben werden und man kann nach einer Woche eine sitzende Tätigkeit wieder aufnehmen.
Bei körperlich und fußbelastenden Berufen kann die Krankschreibungsdauer mehrere Wochen betragen.
Wurde man auf Grund des Tarsaltunnelsyndroms eine OP durchgeführt, kann man jedoch mit ca. 4 Wochen rechnen.
Zur Ursachenforschung und rehabilitative und präventive Therapie eines Tarsaltunnelsyndroms wird eine Laufanalyse durchgeführt.
Häufig kommt es auch aufgrund von Fehlstellungen der Füße beim Laufen / Gehen zu einer Kompression von Nerven in den Nervensehnenscheiden und somit dem Tarsaltunnelsyndrom.
Mit Hilfe einer Laufbandanalyse werden
Ein gesunder Laufstil ist wichtig für den gesamten Bewegungsapparat, weshalb vor allem bei Patienten mit einem Tarsaltunnelsyndrom die Untersuchung durchgeführt werden sollte und so weitere Erkrankungen und Verletzungen verhindert werden können.
Durch die Laufanalyse kann die Kompression des Nerven im vorderen oder hinteren Tarsaltunnel bildlich dargestellt werden und danach durch gezielte Trainingsmaßnahmen, Veränderung des Laufstils, Änderung des Schuhmodells oder selten auch über sportorthopädische Einlagen behoben werden.
Genaue Informationen zu den Inhalten und dem Ablauf erhalten Sie in dem Artikel Laufanalyse.
Bei Vorliegen eines Tarsaltunnelsyndroms sollten zunächst Sportarten betrieben werden, die
um weitere schwerwiegende Verletzungen zu verhindern.
Beim Training im Sportstudio sollte beachtet werden, dass durch den Crosstrainer die Beschwerden verstärkt werden können und es zu Sensibilitätsstörungen durch die elliptischen Bewegungen kommen kann.
Es gibt jedoch auch spezielle Übungen, die helfen können Muskulatur- und Bandstrukturen des Fußgelenks zu stärken und Fehlstellungen teilweise ausgleichen können.
Die Zeit bis zum Wirkungseintritt der Maßnahmen kann je nach Patient und Lebensstil unterschiedlich lange andauern.
Bei Beschwerdefreiheit, kann ein regelmäßiges Schwimmtraining helfen in Bewegung zu bleiben.
Weitere Übungen finden Sie in unserem Artikel "Übungen bei einem Tarsaltunnelsyndrom".
Welche Übungen in Ihrem Fall die besten sind, muss der Fußspezialist individuell bestimmen und einen Trainingsplan für Sie zusammenstellen.
Da jedes Tarsaltunnelsyndrom andere Ursachen und verursachende Faktoren hat, müssen alle Übungen auf den einzigartigen Fall abgestimmt werden.
Gerne zeigen wir Ihnen passende Übungen zur Stabilisierung der Füße, die effizient helfen können.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Fußsprechstunde!