
Syndesmosebandriss
Veröffentlicht: 24.04.2023 - Letzte Änderung: 16.02.2026

PD Dr. Elke Maurer
Amelie Grainger
Dr. Franziska Zwecker
Dr. Jannik Ashauer
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Ein Syndesmosenabriss ist eine sehr ernst zunehmende Verletzung des oberen Sprunggelenkes, die bei nicht adäquater oder falscher Behandlung zu weitreichenden Folgen wie Arthose im Sprunggelenk, chronische Schmerzen oder Instabilität führen kann.
Unsere frankfurter Spezialisten von Lumedis haben sich auf die Behandlung eines Syndesmosenabrisses spezialisiert und können Ihnen neben einer ausführlichen Diagnostik eine individuell an Sie angepasste Therapie anbieten. Gerne beraten wir Sie persönlich zu unseren Sprechzeiten. Zu Ihrem Wunschtermin gelangen Sie hier.
Dieser Artikel wurde durch Amelie Grainger und Dr. Bela Braag und zuletzt überarbeitet.
Frau Grainger und Dr. Braag sind die Fußspezialist in der Praxis Lumedis in Frankfurt am Main.
Lumedis ist speziell auf die Diagnostik und Therapie von Fußerkrankungen ausgelegt.
Daneben sind Ihre Behandlungsschwerpunkte die Sportorthopädie und die Bewegungsanalyse und sind somit Spezialisten in der nichtoperativen / konservativen Orthopädie.
Gerne beraten Sie unsere Fußspezialisten mit ihrer umfangreichen Erfahrung in einem Termin!


Ein Syndesmosebandriss ist eine Verletzung des Syndesmosebands, das das Schienbein (Tibia) und das Wadenbein (Fibula) miteinander verbindet.
Das Syndesmoseband ist ein starkes Band aus Bindegewebe, das eine wichtige Stabilitätsfunktion für das Sprunggelenk hat.
Ein Syndesmosebandriss (siehe 5. Bild unten) tritt in der Regel als Folge einer plötzlichen Verletzung auf.
Mehr Informationen zu der Syndesmosis finden Sie in unserem Artikel "Was ist das Syndesmoseband im Sprunggelenk?"

Abbildung (Anatomie) der Außenbänder am Knöchel (Bänderriss)
Es gibt drei Hauptbänder, die die Syndesmose zwischen dem Schienbein (Tibia) und dem Wadenbein (Fibula) bilden:
Sie sind unzufrieden mit dem Behandlungsfortschritt Ihrer Schädigung an der Syndesmose, möchten eine 2. Meinung oder es ist gar eine Spätfolge entstanden, dann übernimmt der Frankfurter Orthopäde und Fußspezialist Dr. Bela Braag Ihren Fall gerne!
Dr. Braag hat sich auf die Behandlung akuter und chronischer Schädigungen des Syndesmosebandes spezialisiert und behandelt viele Verletzungen des Syndesmosebandes pro Jahr erfolgreich.
In vielen Fällen können "die richtigen Übungen" effektiv helfen, den eine OP zu vermeiden und die Belastbarkeit wieder herzustellen.
Gerne zeigt Ihnen Dr. Braag mit seiner großen Erfahrung, welche Übungen das in Ihrem Fall sind.
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Schmerztherapie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main
Ein Riss dieses Bandes kann durch verschiedene Mechanismen verursacht werden.
Häufige Ursachen für einen Syndesmosebandrisses können sein:
Ein Syndesmosebandriss geht häufig mit Schmerzen zwischen Schienbein und Wadenbeinund im Bereich des oberen Sprunggelenks einher. Es kann zur Schwellung im Bereich des oberen Sprunggelenks kommen und zu Steifheit des Gelenks führen.
Zudem kann auch ein Bluterguss (Hämatom) im Verletzungsbereich auftreten.
Hinzukommend führt ein Syndesmosebandriss häufig zur Instabilität des Sprunggelenks, das können Sie daran merken, dass es Ihnen möglicherweise schwer fallen könnte das Gewicht auf dem oberen Sprunggelenk zu halten.
Die Symptome bei einem überdehnten Syndesmosebandes sind ähnlich nur abgeschwächter.
Ein Syndesmosebandriss verursacht plötzliche und starke Schmerzen im Bereich des oberen Sprunggelenks. Oft tritt der Schmerz direkt bei der Verletzungssituation auf.
Die Schmerzen sind in der Regel auf den Bereich des Sprunggelenks beschränkt.
Die Schmerzen halten bei Bewegung des Fußes an bzw. werden bei Drehen des Fußes nach innen schlimmer.
Außerdem ist das betroffene Gelenk druckschmerzhaft. Schon das Tragen von Schuhen kann Schmerzen auslösen.
Umfangreiere Informationen erhalten Sie in unserem Artikel "Schmerzen am Syndesmoseband".
Falls die Symptome nicht eindeutig sind und auch kein typischer Unfallhergang erinnerlich ist, sollten Sie einen Arzt aufsuchen.
Ein Arzt oder Orthopäde kann spezifische Tests durchführen, um einen Syndesmosebandriss zu diagnostizieren. Dazu gehören beispielsweise der Schubladen-Test, bei dem das Sprunggelenk bewegt wird, um die Stabilität zu überprüfen, oder eine Röntgenaufnahme, um den Zustand der Knochen zu beurteilen. In einigen Fällen kann auch eine MRT-Untersuchung erforderlich sein, um das Ausmaß der Verletzung zu bestätigen.
Mehr zu diesem Thema finden Sie in unserem Artikel: Schmerzen im Sprunggelenk
MRT bei einem Riss des vorderen Syndesmosebandes
Ultraschalluntersuchungen können bei der Diagnose eines Syndesmosebandrisses eingesetzt werden, insbesondere in den frühen Stadien der Verletzung. Die Ultraschalluntersuchung (Sonografie) ermöglicht es dem Arzt, die Weichteilstrukturenim betroffenen Bereich zu beurteilen, wie:
Der Vorteil des Ultraschalls liegt darin, dass er eine schnelle und kostengünstige Methode zur Beurteilung von Weichteilverletzungen bietet.
Durch den Ultraschall können Veränderungen im Syndesmoseband, wie Risse oder Dehnungen, erkannt werden. Es kann auch helfen, andere mögliche Verletzungen, wie Knorpelschäden oder Knochenbrüche, auszuschließen. Es schließt sich allerdings immer eine weitere Bildgebung wie ein MRT an.
Ein Röntgenbild wird in der Regel nicht als primäres diagnostisches Verfahren für die Beurteilung eines Syndesmosebandrisses verwendet. Dies liegt daran, dass die Bänder nicht auf Röntgenbildern sichtbar sind, da sie aus weichem Gewebe bestehen und nicht verkalkt sind.
Das Röntgenbild kann jedoch nützlich sein, um andere mögliche Verletzungen wie Knochenbrüche oder Knorpelschäden im Bereich des Sprunggelenks auszuschließen.
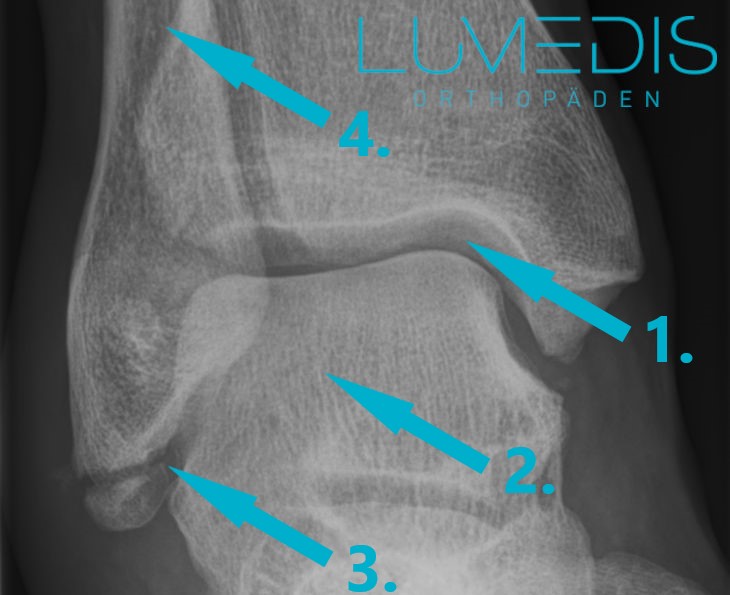
Röntgenbild einer Weber A Fraktur (Außenknöchelbruch)
Ein MRT der Syndesmose wird empfohlen, wenn ein Verdacht auf einen Riss dieses besteht. Ein MRT kann im Gegensatz zum Röntgen besonders gut Bänder und Weichteile darstellen, daher lässt sich auf einem MRT- Bild am besten erkennen, wie groß das Ausmaß der Verletzung ist.
Auch bei Unsicherheit der Diagnose - also bei unklaren Symptomen oder Unfallhergang oder unklarem Röntgenbefund- kann ein MRT weiterhelfen.
Hinzukommend wird eine MRT- Untersuchung zur Planung einer Operation herangezogen.
Auch postoperativ kann ein MRT gemacht werden, um den Heilungsprozess zu überwachen.

MRT Fuß (T2 - horizontal)
Die konservative Behandlung eines Syndesmosebandrisses beinhaltet in der Regel eine nicht-operative Vorgehensweise, um die Heilung und Stabilisierung des Sprunggelenks zu fördern.
Hier sind einige typische Maßnahmen, die in einer konservativen Behandlung eingesetzt werden können:
Die Ruhigstellung erfolgt mitttels einem:
Sobald die Akutphase der Verletzung abgeklungen ist, kann auch Physiotherapie und schrittweise Belastungssteigerung erfolgen.
Bei einem Syndesmosebandriss wird in der Regel kein traditioneller Gipsverband verwendet, der den gesamten Unterschenkel umschließt. Stattdessen werden andere immobilisierende Hilfsmittel eingesetzt, um das Sprunggelenk zu stabilisieren und die Belastung auf das verletzte Band zu verringern.
Falls ein Gipsverband angewendet wird, wird der Fuß in 90 Grad Stellung fixiert.
Ein Walker-Schuh, auch als Gehstiefel bezeichnet, ist ein spezieller Schuh, der das Sprunggelenk umschließt und stabilisiert. Er bietet Unterstützung und Schutz, während das Gelenk heilt. Der Walker-Schuh hat den Vorteil, dass er individuell angepasst werden kann und eine gewisse Mobilität ermöglicht.
Ein spezieller Sprunggelenkstützverband, auch bekannt als "Air Cast" oder "Orthese", kann verwendet werden, um das Sprunggelenk zu unterstützen und zu stabilisieren. Dieser Verband besteht aus einer gepolsterten Manschette, die um das Sprunggelenk gewickelt wird, und einem aufblasbaren Luftkissen, das die gewünschte Stabilisierung bietet.
Eine Sprunggelenk-Orthese ist eine feste Schiene, die das Sprunggelenk in einer stabilen Position hält. Sie besteht aus einem harten Kunststoff- oder Metallrahmen und Gurten zur Fixierung. Diese Orthese bietet eine gute Stabilität und Schutz für das verletzte Band.
Eine OP bei einem Syndesmosebandriss ist dann indiziert, wenn:
Nicht selten tritt ein Syndesmosebandriss gemeinsam mit Frakturen des Wadenbeins oder Schienbeins auf. Besonders wenn diese Frakturen disloziert sind, ist eine OP indiziert.
In einigen Fällen kann ein Syndesmosebandriss nicht angemessen heilen und zu chronischen Beschwerden und Instabilität führen.
In solchen Fällen kann eine Operation erwogen werden, um das Syndesmoseband zu reparieren oder zu rekonstruieren und die Stabilität des Sprunggelenks wiederherzustellen.
Falls vorderes und hinteres Syndesmoseband gerissen sind, wird in den meisten Fällen eine Operation nötig sein.
Ein gerissenes Syndesmoseband führt nicht selten zu einem operativen Eingriff. Wie schnell operiert werden muss, hängt von individuellen Faktoren ab.
Generell lässt sich sagen, dass eine Operation nach wenigen Tagen stattfinden kann, wenn die Schwellung und das Hämatom ein wenig zurück gegangen sind.
Die Operation selbst dauert bei einer reinen Rekonstruktion des Syndesmosebands ungefähr eine halbe Stunde.
Der Heilungsprozess eines Syndesmosebandrisses ist langwierig.
Sie können davon ausgehen, dass die vollständige Heilung bis zu 3 bis 6 Monaten dauern wird.
Die akuten Schmerzen nehmen nach etwa 1-2 Wochen ab.
Die Entzündung des Sprunggelenks nimmt nach etwa 6- 12 Wochen ab und damit erhöht sich dann auch wieder die Beweglichkeit des Sprunggelenks.
Umfangreichere Informatione erhalten Sie unter unserem Artikel "Dauer der Heilung eines Syndesmosebandrisses".
Die Dauer der Krankschreibung bei einem Syndesmosebandriss hängt von mehreren Faktoren ab, wie:
Nach einigen Tagen bis wenigen Wochen vollständiger Ruhigstellung kann wieder Teilbelastung des Sprunggelenks erfolgen. Das heißt abhängig von Ihrem Beruf können Sie nach etwa 6 Wochen wieder arbeiten.
Orientierend kann man sagen, dass ein Betroffener mit einem Syndesmosenbandriss
Ein Syndesmosebandriss, insbesondere wenn er nicht angemessen behandelt oder nicht vollständig geheilt ist, kann zu verschiedenen Spätfolgen führen.
Folgende Spätfolgen sind möglich:
Chronische Schmerzen, wiederholte Verletzungen und eingeschränkte Funktionalität des Sprunggelenks können sich auch auf die psychische Gesundheit auswirken und führen zu:
Nach einem Syndesmosebandriss kann eine Laufanalysehilfreich sein, um sicherzustellen, dass die Lauftechnik korrekt ist und um mögliche Probleme oder Ungleichgewichte zu identifizieren. Eine Laufanalyse kann dabei helfen, die Belastung auf das Sprunggelenk zu optimieren und das Risiko zukünftiger Verletzungen zu minimieren.
Dabei werden Folgende Parameter gemesse:
Hinzukommend wird das Bewegungsmuster und die zugrundliegende Biomechanik des Beins mitbeurteilt.
Der Analytiker kann auch das Schuhwerk bewerten, das Sie beim Laufen verwenden, um sicherzustellen, dass es gut passt und geeignet ist, um die erforderliche Unterstützung und Dämpfung zu bieten.
Übung Zehenspreizen / Wadendehnen
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Fußsprechstunde!