
Osteoporose
Veröffentlicht: 25.02.2020 - Letzte Änderung: 23.03.2025

PD Dr. Elke Maurer
Dr. Carmen Heinz
Dr. Franziska Zwecker
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Fachärzte für Orthopädie
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Eine Osteoporose (Knochenschwund) ist ein sehr gefährliches Krankheitsbild, da es gerade in den Frühformen keine Beschwerden verursacht.
Umso wichtiger ist es, die Diagnose frühzeitig zu stellen und eine individuell angepasste Therapie einzuleiten, um lebensbedrohliche Komplikationen wie z.B. einen Wirbelkörper- oder Schenkelhalsbruch zu verhindern.
Gerne beraten Sie die Osteoporosespezialisten von Lumedis in einem Termin.
PD Dr. Elke Maurer hat diesen Artikel für Sie zuletzt aktualisiert.
Dr. Maurer ist Fachärztin für Orthopädie und Unfallchirurgie und ist bei Lumedis unsere Spezialistin für die Osteoporose.
Sie hat eine fundierte Ausbildung an der BG Klinik in Tübingen durchlauf und sich auf dieser Basis Ihrer wissenschaftlichen Arbeit als Spezialistin für Osteoporose etabliert.
Inzwischen gibt es viele Möglichkeiten eine drohenden oder manifeste Osteoporose zu behandeln.
Gerne berät Sie unsere Spezialistin in Ihrer Osteoporose-Sprechstunde.
Die Osteoporose, auch Knochenschwund genannt, ist eine Erkrankung, bei der es durch Umbau- und Stoffwechselprozesse zur Reduktion der Knochenmasse kommt. Der Knochen verliert an Dichte und Stabilität, was ihn brüchiger macht und das Risiko für Knochenbrüche erhöht. Diese Frakturen (Knochenbrüche) können zu erheblichen gesundheitlichen Problemen wie Schmerzen, Behinderungen und einer verminderten Lebensqualität führen.
Besonders ältere Frauen sind oft betroffen, da nach der Menopause der schützende Einfluss von Östrogen auf die Knochen wegfällt. Wichtig ist eine frühzeitige Erkennung der Erkrankung.
Therapeutisch steht die Einnahme von Medikamenten zur Hemmung des Knochenabbaus im Vordergrund.
Zur Vorbeugung und Behandlung sind neben medikamentösen Therapien auch Maßnahmen wie ausreichende Versorgung mit Vitamin D, Kalzium und Trainingsübungen zur Stabilisierung des Muskelapparates, um die Knochen zu stärken.
Die Ursachen und Risikofaktoren einer Osteoporose lassen sich in 4 größere Kategorien zusammenfassen - Nicht-beeinflussbare Risikofaktoren, beeinflussbare Risikofaktoren, lebensstilbezogene Risikofaktoren und umweltbezogene Risikofaktoren
Die Knochenspezialisten von Lumedis behandeln die Osteoporose auf allen Ebenen.
Wir führen Knochendichtemessungen (DXA Messung/DEXA-Scan) in unserer Praxis in Frankfurt.
Neben der medikamentösen Therapie helfen die Frankfurter Osteoporose-Spezialisten über ein gezieltes Trainingsprogramm mit Übungen, was Stürze minimiert und die Knochendichte verbessert.
Gerne beraten Sie diekonservativen Orthopäden aus Frankfurt mit Ihrer großen Erfahrung!
Eine Osteoporose wird häufig erst erkannt, sobald die Folgen der verminderten Knochensubstanz, dieKnochenbrüche, vorliegen.
In frühen Stadien einer Osteoporose können gegebenenfalls Knochenschmerzenauftreten, die häufig jedoch sehr unspezifisch sind. Hierzu gehören beispielsweise Rückenschmerzen, die oft diffus entlang des Rückens lokalisiert sind. Bei diesen Beschwerden kommt es im Verlauf häufig zu einer sogenannten Kyphosierung, bei der die Wirbelsäule sich zunehmend krümmt und ein Rundrücken entsteht.
Das dominierende Hauptsymptom für Osteoporose ist der Knochenbruch. Dabei können unterschiedliche Knochen, je nach Belastung und Alter, betroffen sein. Typisch ist beispielsweise bei einer älteren Frau der Bruch des Oberschenkelhalses (Schenkelhalsbruch), da hier aufgrund der Schwerkraft eine sehr große Gewichtsbelastung besteht. Weiterhin können bei ausgeprägteren Formen beispielsweise auch vermehrt Rippen brechen (Rippenbruch), wenn stark gehustet wird. Daher treten Rippenbrüche häufig im Rahmen einer Lungenentzündung oder einer chronischen Lungenerkrankung bei Osteoporose auf.
Durch die vermehrte Instabilität der Knochen und die vermehrten Knochenbrüche kommt es häufig, vor allem im Bereich des Rückens, zu Verspannungen der Muskulatur, die versucht, die Instabilität auszugleichen.
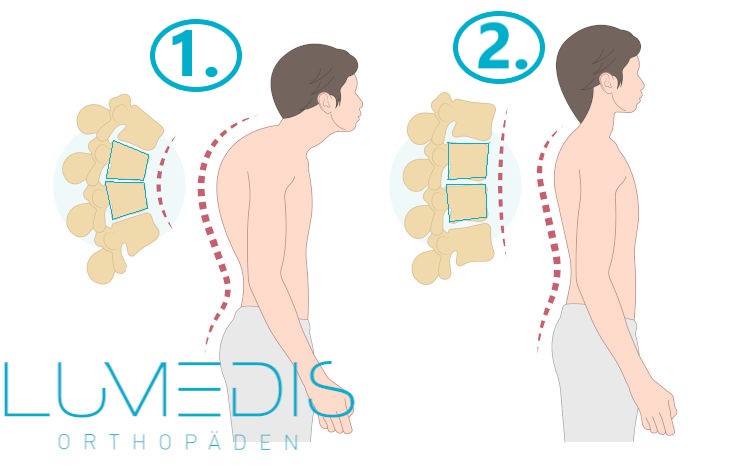
Abbildung eines Rundrückens gegenüber einem normalen Rücken
Schmerzen können bei Osteoporose viele verschiedene Ursachen haben. Hierzu gehören beispielsweise zu Beginn der Erkrankung unspezifische Rückenschmerzen, die durch den Verlust der Knochenmasse entstehen. Durch eine im Verlauf auftretende, zunehmende Versteifung des Rückens, Schonhaltungen und Instabilitäten der Muskulatur können die Schmerzen sich verstärken.
Des Weiteren treten Schmerzen bei Osteoporose häufig im Zusammenhang mit Knochenbrüchen auf. Typische klinische Zeichen einer osteoporotischen Fraktur sind
Akute Schmerzen:
Deformitäten (Verformungen):
Bewegungseinschränkungen:
Knochendruckempfindlichkeit:
Weitere Ursachen für Knochenschmerzen finden Sie in unserem Artikel Knochenschmerzen.
Der Knochenbruch ist häufig das erste auffällige Symptom, dass durch einen fortschreitenden Verlust der Knochenmasse und -stabilität bei einer Osteoporose auffällt. Selbst geringfügige Verletzungen, wie ein leichter Sturz oder sogar starkes Husten, die bei gesunden Menschen unbedenklich wären, können bei Betroffenen zu schwerwiegenden Frakturen führen. Diese Brüche gehen mit erheblichen gesundheitlichen Folgen einher. Da Osteoporose schleichend fortschreitet und meist erst im fortgeschrittenen Stadium erkannt wird, ist die frühzeitige Identifizierung und Behandlung besonders wichtig, um Frakturen und ihre oft gravierenden Folgen zu verhindern.
Bei älteren Frauen finden sich Knochenbrüche typischerweise am Oberschenkelhals (Schenkelhalsbruch) durch die Kombination aus einer erhöhten Gewichtsbelastung und dem Knochenschwund. Des Weiteren ist durch die vermehrte Belastung häufig auch die Wirbelsäule (Wirbelbruch und Deckplattenimpressionsfraktur) betroffen. Eine weitere typische Lokalisation bei Stürzen sind der Unterarm (Handgelenksbruch) oder der Ellenbogen (Ellenbogenfraktur).
Allgemeine Informationen erhalten Sie unter unseren Artikeln

MRT der LWS
Einstellung T2 seitlich
Das Tannenbaumphänomen ist ein charakteristisches Zeichen der Osteoporose, das durch die fortschreitenden Umbauprozesse im Knochengewebe entsteht. Es ist am entkleideten Rücken des Patienten zu erkennen. Verschiedene Prozesse führen insbesondere an den Wirbelkörpern zu einer sichtbaren Abnahme der Körpergröße, da die Knochensubstanz abgebaut wird. Die verringerte Stabilität der Wirbelkörper führt oft zu einer zunehmenden Verformung der Wirbelsäule, was das typische "Tannenbaum"-Muster auf der Hautfalten des Rückens entstehen lässt. Diese verlaufen von mittig innen nach schräg unten außen. Somit kann in Anbetracht des gesamten Rückens das Bild eines Tannenbaums entstehen.
Ein Tannenbaumphänomen ist ein Zeichen einer hochgradigen Osteoporose und bedarf in der Regel eine sofortige Diagnostik durch eine DXA-Knochendichtemessung.
Die Osteoporose sollte in erster Linie durch einen Orthopäden behandelt werden. Hierbei stehen sowohl die Behandlung der Reduzierung der Knochenmasse, als auch die Stabilisierung des Halteapparats und die Therapie der Folgen der Osteoporose im Vordergrund.
Dazu empfehlen wir Ihnen die Behandlung durch unserer Spezialistin für Osteoporose PD Dr. Elke Maurer.
Die Verdachtsdiagnose der Osteoporose wird oftmals auch beim Hausarzt gestellt und kann, ohne das Auftreten von Komplikationen wie Knochenbrüchen, auch hausärztlich durch die Normalisierung des Vitamin-D-Spiegels behandelt werden. Zur Prävention möglicher Verletzungen wird jedoch auch dann eine orthopädische Abklärung empfohlen.
Röntgenaufnahme Hüfte a.p. links:
Versorgung einer pertrochanteren Fraktur mit einem Marknagel (Röntgenbild Hüfte a.p. links)
Die Diagnose einer Osteoporose erfolgt durch das Zusammenspiel verschiedener Methoden. Zunächst können im Orthopäden-Patienten-Gespräch und der körperlichen Untersuchung ursächliche und symptomatische Faktoren erörtert und die Beweglichkeit überprüft werden.
Die Blutabnahme kann weiterhin Hinweise auf die Ursachen sowie das Ausmaß der Osteoporose erbringen. Ein wichtiges Verfahren für die Diagnose ist die sogenannte Knochendichtemessung (DXA). Weiterhin kann ein Röntgenbild Aufschluss über das Fortschreiten der Osteoporose erbringen. Weitere bildgebende Verfahren sind nur bei spezifischen Fragestellungen notwendig.
Eine Blutabnahme und das Auswerten bestimmter Blutwerte ist bei einer Osteoporose sowohl zur Diagnosesicherung als auch zur Abgrenzung gegenüber anderen Knochenerkrankungen wichtig. Hierbei werden das Blutbild und die Entzündungsparameter bestimmt.
Des Weiteren dienen verschiedene Elektrolyte wie zum Beispiel Calcium, Phosphat und Vitamin D der Bestimmung des Ausmaßes der Osteoporose.
Auch die sogenannte Alkalische Phosphatase (AP), ein Parameter für verschiedene Knochenerkrankungen, kann bestimmt werden. Auch eine Bestimmung des Schilddrüsenwertes TSH zur Abgrenzung einer vorliegenden Funktionsstörung des Organs kann zielführend sein.
Die Anfertigung eines Röntgenbildes dient sowohl der Einschätzung des Ausmaßes, als auch der Verlaufsbeurteilung und der Diagnose von Knochenbrüchen infolge der Osteoporose. Eine verminderte Knochendichte geht auch mit einer vermehrten Durchlässigkeit der Röntgenstrahlen einher, was ab ca. 30% Substanzverlust deutlich zu sehen ist.
Die äußere Knochenhülle ist häufig verschmälert und die typische Knochenstruktur mit sogenannten Bälkchen verringert. Letzteres wird vor allem im Bereich der Wirbelkörper sichtbar. Hier zeigen sich weiteren Strukturveränderungen der Boden- und Deckplatten der einzelnen Wirbelkörper sowie eine vertikal verlaufende Streifung.
Typische Veränderungen im Röntgenbild sind:
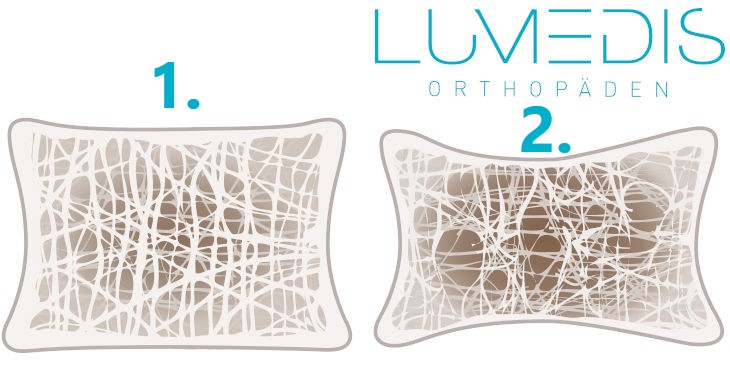
Abbildung eines gesunden Wirbels (1.) mit guter trabekulärer Struktur und eines Fischwirbels (2.)
Ein MRT wird für die Diagnosestellung einer Osteoporose nicht benötigt, kann jedoch zur Abklärung bestimmter Fragestellungen sinnvoll sein.
Insbesondere bei Frakturen kann die Durchführung einer MRT-Untersuchung zur Untersuchung des Ausmaßes und möglicher Begleitverletzungen eine Rolle spielen. Dabei stehen im Bereich der Wirbelsäule vor allem die Bandscheiben, das Rückenmark und die daraus hervortretenden Spinalnerven im Vordergrund. Auch bei für die Osteoporose untypische Beschwerden im Rücken kann ein MRT einen akuten Bandscheibenvorfall ausschließen.
Auch kurz bevorstehende Frakturen oder Haarrisse im Knochen durch eine Osteoporose lassen sich durch eine MRT Untersuchung frühzeitig darstellen.
Ohne Krankheitszeichen kann man eine Osteoporose im MRT nur schwierig erkennen.
Die Behandlung einer Osteoporose umfasst verschiedene Maßnahmen und richtet sich nach den Beschwerden und dem Ausmaß der Erkrankung.
Zunächst einmal ist eine moderate körperliche Aktivität inklusive der Stärkung der Muskulatur zur Stabilisierung des knöchernen Apparates sehr wichtig.
Hierzu erarbeitet Lumedis mit dem Betroffenen ein individuelles Trainingsprogramm, was zu Hause eigenständig gezielt durchgeführt werden kann.
Damit kombiniert sollte eine ausreichende Einnahme von Vitamin D und Calcium erfolgen. Hierzu eignen sich bestimmte Nahrungsmittel sowie gegebenenfalls die Einnahme von Präparaten.
Ein Reduktion von Alkohol und Nikotin ist ebenfalls zur Stärkung der Knochensubstanz wichtig.
Weiterhin wirken sich Wärme-Behandlungen, Kinesiotaping und Akupunkturen positiv auf die Erkrankung aus. Besonders bei älteren Menschen sollte auf einen sicheren Stand und Gang geachtet werden und unterstützende Maßnahmen, wie Gehstützen oder ein Rollator, genutzt werden.
Die zusätzliche Behandlung der Osteoporose mit Medikamenten ist bei einem bestimmten Ergebnis der Knochendichtemessung sowie bei einigen Risikofaktoren oder bereits erfolgten Knochenbrüchen sinnvoll. Hierfür eignen sich verschiedene Medikamente, wie beispielsweise die Bisphosphonate.
Dieses dienen der Hemmung des Knochenabbaus und somit der Reduzierung des Risikos für das Auftreten erneuter Knochenbrüche.
Welches das beste Medikament gegen eine Osteoporose ist, diskutieren die Knochenspezialisten von Lumedis in einem ausführlichen Gespräch mit dem Patienten über allen bestehenden Vor- und Nchteilen.
Eine medikamentöse Behandlung der Osteoporose ist sinnvoll, sobald in der vorangegangenen Knochendichtemessung ein bestimmter Wert gemessen wurde, Knochenbrüche als Folge der Osteoporose oder verschiedene Risikofaktoren vorliegen.
Hierfür eignen sich, besonders bei Frauen in der Menopause, die sogenannten Bisphosphonate, wie beispielsweise Alendronat (Alendronsäure). Hierbei steht die Hemmung der Zellen für den Knochenabbau, der Osteoklasten, im Vordergrund. Auch analog wirkende Präparate des Parathormons, wie beispielsweise Teriparatid, können eingesetzt werden, da sie die Bildung von Vitamin D und die Erhöhung des Calcium-Spiegels unterstützen.
Bestimmte Medikamente (Selektive-Estrogen-Rezeptor-Modulatoren) die an den Rezeptoren von Östrogen wirken, können den Wirkmechanismus des Hormons imitieren und den Knochenabbau hemmen.
Diese werden nur bei Frauen eingesetzt und gehen als Nebenwirkung mit einem erhöhten Risiko für Thrombosen und Embolien einher.
Es existieren auch neue Medikamente, sogenannte Biologika. Lesen Sie mehr zu den möglichen Behandlungsoptionen: Medikamente bei Osteoporose.
Des Weiteren gibt es bestimmte Medikamente, auf die vor allem in längerfristiger Einnahme bei einer Osteoporose verzichtet werden sollte.
Hierzu gehören vor allem
Vitamin D ist ein körpereigenes, fettlösliches Vitamin, welches durch die Leber und Niere gebildet und durch Sonnenlicht in der Haut aktiviert wird. Die Hauptaufgabe des Vitamins ist die Aufrechterhaltung des Gehalts an Calcium und Phosphat. Diese beiden Elektrolyte spielen eine entscheidende Rolle im Stoffwechsel des Knochenauf- und -umbaus. Daher fördert Vitamin D beispielsweise die Aufnahme von Calcium im Darm und der Niere.
Ein Mangel an Vitamin D führt entsprechend zu einer Veränderung des Knochenstoffwechsels. Daher ist bei einer Osteoporose die Einnahme von ausreichend Vitamin D, beispielsweise als Cholecalciferol, sehr wichtig. Auf genügend Sonneneinstrahlung zur körpereigenen Produktion sollte ebenfalls geachtet werden.
Unter einer Vitamin D Substitution sollten hochnormale Werte angestrebt werden.
Allerdings kann man Vitamin D auch überdosieren, wodurch schwerwiegende Nebenwirkungen ausgelöst werden können.
Da verschiedene Elektrolyte bei der Osteoporose eine wichtige Rolle spielen, besitzt auch die Ernährung eine besondere Bedeutung. Der Calciumspiegel wird dabei mit einer empfohlenen Zufuhr von 1,5g pro Tag aufrechterhalten. Calciumreiche Nahrungsmittel sind vor allem Milchprodukte, Brokkoli, Lauch, einige Fischarten und Mineralwasser.
Auch der Vitamin-D-Spiegel sollte ausreichend hoch sein und kann ebenfalls durch verschiedene Milch- und Fischprodukte aufrechterhalten werden. Gemieden werden sollten hingegen Phosphat-haltige Nahrungsmittel. Hierzu gehören vor allem verschiedene Fleisch- und Wurstsorten und Schmelzkäse.
Auch der Konsum von Alkohol und Koffein sollte reduziert werden.
Ja, grundsätzlich kann man "fast" in jedem Alter die Knochendichte wieder aufbauen.
Hierzu kommen oben genannte Therapiemaßnahmen in Frage:
Die Angabe einer Dauer der Osteoporose ist allgemein nicht möglich, da nach Reduzierung der Knochenmasse die ursprüngliche Dichte nicht wiederhergestellt werden kann und die Krankheit daher nicht heilbar ist. Durch eine adäquate Therapie kann allerdings das Fortschreiten der Erkrankung inklusive dem Auftreten von Knochenbrüchen verhindert werden.
Viele Betroffenen können bei entsprechender Behandlung ohne Probleme mit der Erkrankung leben. Dementsprechend besitzt die Erkrankung bei rechtzeitiger Diagnose und Behandlung auch eine gute Prognose. Beachtet werden sollten jedoch immer, insbesondere bei Älteren, mögliche Ursachen für ein erhöhtes Sturzrisiko.
Für eine optimale Prognose ist die frühzeitige Diagnostik entscheidend.
Die Erkrankung Osteoporose ist nicht direkt vererbbar, allerdings gibt es verschiedene Risikofaktoren, die ein gehäuftes Auftreten der Erkrankung begünstigen. Hierzu gehört beispielsweise ein Mangel der sogenannten alkalischen Phosphatase. Dabei handelt es sich um ein Protein, welches eine wichtige Rolle im Stoffwechsel von Calcium und Phosphat einnimmt und damit auch für den Stoffwechsel der gesamten Knochensubstanz von Bedeutung ist.
Sehr wahrscheinlich sind auch weitere ursächliche Faktoren genetisch bedingt und somit vererbbar. Das komplexe Zusammenspiel zwischen den genetisch bedingten Risikofaktoren und äußeren Einwirkungen ist jedoch bis heute nicht gänzlich verstanden.
Osteoporose selbst wird somit in der Regel nicht direkt vererbt, aber es gibt genetische Faktoren, die das Risiko für die Entwicklung von Osteoporose erhöhen können.
Diese genetischen Faktoren können die Knochendichte, die Knochenstruktur und die Reaktion des Körpers auf Umweltfaktoren beeinflussen, die alle zur Osteoporose beitragen können.
Wenn in Ihrer Familie Fälle von Osteoporose oder Knochenbrüchen ohne bedeutenden Trauma vorkommen, könnte Ihr Risiko, Osteoporose zu entwickeln, erhöht sein.
Andere Faktoren wie Ethnizität und (weibliches) Geschlecht können auch das Risiko beeinflussen, da Menschen einiger ethnischer Gruppen oder Frauen nach der Menopause ein höheres Risiko für Osteoporose haben.
Es ist jedoch wichtig zu betonen, dass Osteoporose eine multifaktorielle Erkrankung ist, bei der sowohl genetische als auch Umweltfaktoren eine Rolle spielen.
Selbst wenn Sie ein erhöhtes genetisches Risiko haben, können Lebensstilfaktoren wie Ernährung, Bewegung und Rauchverzicht einen großen Einfluss darauf haben, ob Sie die Krankheit tatsächlich entwickeln.
Wenn Sie besorgt über Ihr Osteoporose-Risiko sind und es eine Familiengeschichte der Erkrankung gibt, könnte es sinnvoll sein, mit Ihrem Arzt über eine Knochendichtemessung oder andere präventive Maßnahmen zu sprechen.
Die Wirbelsäulenvermessung stellt ein effektives Mittel zur Prävention und Rehabilitation einer Osteoporose dar. Dabei werden mithilfe hochspezifischer Kameras und Messinstrumente genaue Parameter der Wirbelsäule erhoben. So kann beispielsweise eine ungesunde Verkrümmung der Wirbelsäule, wie sie in Form eines Rundrückens bei einer Osteoporose (osteoporotischer Groschensucher) zu Beginn der Erkrankung vorkommen kann, entdeckt werden.
Des Weiteren können mithilfe der Wirbelsäulenvermessung genaue Aufschlüsse über das Vorliegen möglicher Schonhaltungen, beispielsweise aufgrund von Knochenbrüchen, erlangt werden.
Das regelmäßige Durchführen von Übungen spielt eine essentielle Rolle bei der Osteoporose, da die zunehmende Instabilität der Knochen durch ein vermehrtes Stärken der Muskulatur abgefangen werden kann.
Bei Beschwerden durch die Osteoporose im Bereich des Rücken sollte entsprechend eine Stärkung der Rückenmuskulatur erfolgen.
Hierfür eignet sich beispielsweise die sogenannte Superman-Übung. Diese wird in Bauchlage durchgeführt, wobei die Arme und Beine ausgestreckt werden. Dann werden diese entweder abwechselnd oder in Kombination immer wieder vom Boden abgehoben und kurz gehalten. Dies fördert die muskuläre Kräftigung der Rückenmuskulatur.
Ob allerdings die Superman-Übung in Ihrem Fall die richtige ist, muss immer im Vorfeld ein Orthopäde abgeklärt haben.
Übung Superman
Bei Osteoporose sollte man vor allem Stürze vermeiden, weil es dabei durch die verminderte Knochenmasse öfter zu Frakturen kommt. Deshalb ist es wichtig, seinen Körper und die Muskulatur zu stärken. Mit muskelstärkenden Übungen kann man den Knochen entlasten und die Beweglichkeit und Balance des Körpers gezielt verbessern. So senkt man das Risiko für Stürze und so auch für osteoporosebedingte Brüche.
Außerdem wirken durch die Übungen gewisse Biegungskräfte am Knochen. Das führt dazu, dass der Knochen mehr Kalk einlagert und so stärker wird. Welche Knochen mehr belastet werden können, muss jeweils individuell entschieden werden. Daher sollte man zusammen mit einem Physiotherapeuten oder Orthopäden ein passendes Trainingsprogramm erstellen.
Gerne schauen wir uns Ihren Fall an und erstellen Ihnen ein passendes Trainingsprogramm zusammen.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Sprechstunde!