
CRPS (Complex Regional Pain Syndrome)
Veröffentlicht: 11.12.2024 - Letzte Änderung: 23.04.2025

PD Dr. Elke Maurer
Dr. Carmen Heinz
Dr. Franziska Zwecker
Dr. Bela Braag
Axel Lust
Dr. Nicolas Gumpert
Fachärzte für Orthopädie
Privatpraxis
für Orthopädie, Sportmedizin, ärztliche Osteopathie, Akupunktur und manuelle Medizin
direkt am Kaiserplatz
Kaiserstraße 14/Eingang Kirchnerstraße 2
60311 Frankfurt am Main

Das CRPS, sog. komplexe regionale Schmerzsyndrom oder auch sog. Morbus Sudeck, ist eine neurologische Erkrankung, die meistens nach einer Verletzung der Extremitäten auftritt.
Lesen Sie in diesem Artikel mehr über mögliche Ursachen, Symptome und Therapiemöglichkeiten.
Falls Sie unter einem CRPS leiden, beraten Sie gerne unsere Spezialisten für orthopädische Systemerkrankungen.
Hier kommen Sie zu der Terminvereinbarung.

Dr. Bela Braag hat diesen Artikel für Sie zuletzt aktualisiert.
Dr. Braag ist Facharzt für Orthopädie und Unfallchirurgie und ist bei Lumedis unsere Spezialist für die kniffeligen orthopädischen Erkrankungen.
Der in Darmstadt geborene Orthopäde hat an der Goethe-Universität in Frankfurt am Main studiert und eine fundierte orthopädische Ausbildung durchlaufen.
Gerne berät Sie unsere Spezialist in seine Spezial-Sprechstunde.
Das komplexe regionale Schmerzsyndrom (CRPS = complex regional pain syndrome) ist eine chronische Schmerzerkrankung, die nach einer Verletzung oder Operation überall am Körper auftreten kann.
Typisch sind anhaltende Schmerzen, Gefühlsstörungen und Durchblutungsstörungen der betroffenen Region.
Die Therapie ist eher komplex und sehr langwierig.
Nicht immer ist eine Heilung möglich.
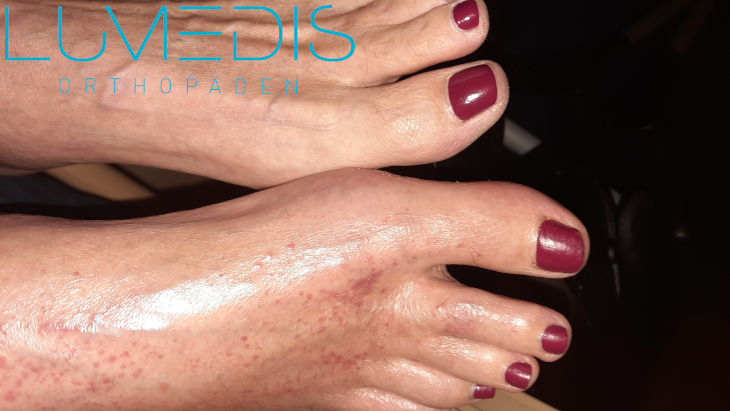
Das Bild zeigt einen Morbus Sudeck (CRPS) im rechten Fuß.
Typisch für den Morbus Sudeck ist die Glanzhaut (glänzende Haut des rechten Fußes),
Durch die Schwellung im rechten Fuß sind keine Sehnen auf dem Fußrücken mehr zu erkennen.
Es gibt zwei Typen des CRPS, Typ I (früher auch als Morbus Sudeck bezeichnet) und Typ II (früher auch als Kausalgie bezeichnet). Diese Einteilung beruht auf dem Nachweis von Nervenschädigungen.
Eine weitere Einteilung richtet sich nach dem Schweregrad des CRPS und umfasst 3 Stadien.
Das komplexe regionale Schmerzsyndrom tritt häufig an der Hand nach einer distalen Radiusfraktur (Bruch der Speiche in der Nähe des Handgelenks) auf.
Es treten Schmerzen und Schwellungen auf, die Haut kann überwärmt oder sehr kalt sein und sich rötlich oder bläulich verfärben.
Außerdem ist die Funktion der Hand eingeschränkt und oft schmerzgelähmt.
Die Schmerzen beschränken sich nicht nur auf die Hand, sondern können auch weniger genau lokalisiert zwischen den Fingern und dem Ellenbogen auftreten.
Das CRPS am Fuß tritt häufig nach Verletzungen des Sprunggelenks auf.
Die Schmerzen sind oft vor allem bei Belastung vorhanden, es kommt zu Schwellungen und Veränderungen der Hautfarbe und Temperatur.
Die Schmerzen können auch zu Gangstörungen und Bewegungseinschränkungen führen.
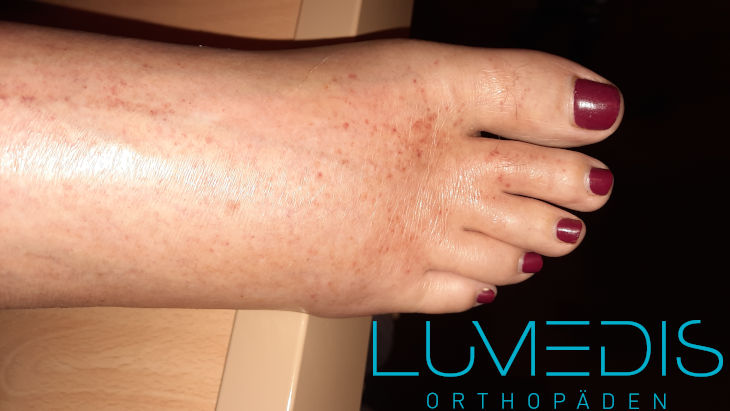
Abbildung eines CRPS im Fuß
Der rechte Fuß ist erheblich geschwollen und zeigt die typische glänzende Haut als Zeichen eins Morbus Sudecks.
Typische Symptome sind starke Schmerzen im betroffenen Bereich, die über die Dauer der Verletzung hinaus anhalten.
Die Schmerzen sind oft sehr stark, brennend und fühlen sich tief an.
Sie sind in der Regel stärker als die Schmerzen bei der ursprünglichen Verletzung.
Sie verstärken sich bei Berührungen oder äußeren Temperaturschwankungen, z. B. bei Kälte.
Die Diagnose eines CRPS wird in der Regel anhand verschiedener (sog. Budapester) Kriterien bei der klinischen Untersuchung gestellt.
Im Vordergrund stehen dabei die typischen Symptome über einen längeren Zeitraum und die anhaltenden Schmerzen, die nicht durch die ursprüngliche Verletzung oder eine andere Erkrankung erklärt werden können.
Zusätzlich kann bei Unklarheiten nach der klinischen Untersuchung ein Röntgenbild oder eine Szintigrafie (Darstellung des Stoffwechsels im Knochen), ggf. auch eine Ultraschalluntersuchung oder eine Kernspintomographie durchgeführt werden.
Auch eine Messung der Hauttemperatur kann Hinweise auf die Erkrankung geben.
Die BudapestKriterien bestehen aus vier Unterpunkten.
Die Ultraschalluntersuchung ist eine nichtinvasive Untersuchung ohne Strahlenbelastung.
Sie ist schnell verfügbar und stellt Gewebe in Echtzeit und dynamisch dar.
So können Weichteilstrukturen wie Nerven und Sehnen, aber auch die Gelenke gut beurteilt werden.
Röntgenaufnahmen zeigen den Knochen und seine Beschaffenheit sehr eindeutig.
Beim CRPS können nach einigen Wochen Veränderungen in der Mineralisierung des Knochens auftreten, die im Röntgenbild sichtbar werden.
Diese nehmen im weiteren Verlauf der Erkrankung zu.
Auch die Skelettszintigraphie, die ähnlich wie das Röntgen mit Strahlung die Stoffwechselvorgänge im Knochen darstellt, zeigt beim CRPS häufig gelenknahe Veränderungen.
Die MRT stellt Weichteilstrukturen und Knochengewebe mit sehr hoher Auflösung dar.
Dadurch können entzündliche oder auch degenerative Veränderungen des Gewebes bereits in sehr frühen Stadien erkannt werden.
Da die Diagnose des CRPS in erster Linie aufgrund der Symptome und der klinischen Untersuchung gestellt wird, kommt die MRT meist nur bei unklaren Fällen zum Einsatz.
Die Therapie des CRPS ist sehr vielfältig und multifaktoriell.
Sie umfasst ...
Zusätzlich können bei ausbleibender Besserung Psychotherapie oder invasive Therapieverfahren eingesetzt werden.
Die Therapie wird wegen der besseren Überwachungsmöglichkeiten häufig stationär durchgeführt, kann aber auch ambulant erfolgen.
Cortison kann in frühen Stadien des CRPS eine Verbesserung bringen, da das CRPS hier häufig mit einer hohen Entzündungsaktivität einhergeht.
Kortison senkt durch Modulation des Immunsystems im Gewebe die Entzündungsaktivität und schützt so langfristig das umliegende Gewebe sowie die Nerven.
Eine frühzeitige Behandlung mit Kortison kann daher zu einer anhaltenden Besserung der Schmerzen und Beschwerden führen.

Bisphosphonate hemmen die knochenabbauenden Zellen.
Dadurch wird der krankheitsbedingte beschleunigte Abbau des Knochens verhindert und das Knochengewebe bleibt stabiler.
Das Fortschreiten der Erkrankung wird verlangsamt und die Betroffenen haben weniger Schmerzen.
Besonders hilfreich sind Bisphosphonate bei CRPS mit hoher Entzündungsaktivität und bei CRPS nach Knochenbrüchen.
Die Schmerztherapie beim CRPS folgt einem Stufenplan, der individuell angepasst wird.
Lumedis bietet sehr patientenorientierte und innovative Therapieansätze, die sich durch eine kontinuierliche und enge Patientenbetreuung auszeichnen.
Neben der üblichen Diagnostik bietet Lumedis zusätzlich Verfahren wie die Muskelfunktionsanalyse mit anschließendem individuellen Trainingsprogramm an.
Das CRPS führt häufig zu einer Muskelschwäche, die dann zu Fehlbelastungen und Schonhaltungen nach sich zieht. Durch eine Muskelfunktionsanalyse können schwache Muskelgruppen frühzeitig erkannt und im Gesamtbild des Körpers sehr anschaulich erfasst werden.
Bei der Analyse werden neben der Kraftmessung auch eine Elektromyographie zur Messung der elektrischen Muskelaktivität und eine Bewegungsanalyse mit Messung des Bewegungsausmaßes und der Beweglichkeit durchgeführt. Darauf aufbauend können Übungen spezifisch auf das Defizit abgestimmt werden.
Die Übungen bei CRPS zielen darauf ab, die Schmerzen dauerhaft zu lindern und die Funktion des Körpers zu erhalten. Sie können auch vorbeugend zur Funktionserhaltung eingesetzt werden (z.B. Krafttraining, Bewegungstraining) und trainieren das Nervensystem, so dass die Schmerzwahrnehmung verändert werden kann.
Die Übungen umfassen ...
Die Heilungsdauer hängt stark vom rechtzeitigen Therapiebeginn und vom Ansprechen des Körpers auf die Behandlung ab.
Eine vollständige Heilung ist nicht immer möglich, kann aber bei frühzeitiger und konsequenter Therapie erreicht werden.
Es kann aber auch zu einer Chronifizierung der Beschwerden kommen.
Eine genaue Heilungsdauer ist daher sehr individuell und oft nicht vorhersehbar.
Die Dauer der Arbeitsunfähigkeit hängt von der Schwere des CRPS, der beruflichen Tätigkeit und auch vom Ansprechen auf die Therapie ab.
Der Grad der Behinderung hängt von der Schwere der Schmerzen und Symptome und dem Ausmaß der Funktionseinschränkung durch das CRPS ab.
Der Grad der Behinderung wird von einem ärztlichen Gutachter festgestellt und liegt beim CRPS in der Regel zwischen 30 und 100.
Die Krankheit verläuft bei jedem Betroffenen anders.
Spätfolgen können, müssen aber nicht bei jedem Betroffenen auftreten.
Besonders häufig treten Spätfolgen auf, wenn nicht zeitnah eine adäquate Therapie eingeleitet wird.
Je früher die Diagnose gestellt wird, desto früher kann in der Regel die Therapie beginnen und desto geringer ist das Risiko für Spätfolgen.
Wir freuen uns, wenn Sie uns mit Bildmaterial unterstützen würden, was wir anonym auf Lumedis veröffentlichen dürfen.
Bitte räumen Sie uns in der Mail ein Nutzungsrecht ein, das Sie jederzeit wieder zurückziehen können.
Von Röntgenbildern / MRT´s / CT´s - wenn möglich die Originalbilder in großer Auflösung (bitte keine Bildschirmfotografien) schicken.
Damit helfen Sie anderen Ihre Erkrankung besser zu verstehen und einzuschätzen.
Bild bitte an info@lumedis.de.
Danke und viele Grüße
Ihr
Nicolas Gumpert
Wir beraten Sie gerne in unserer Sprechstunde!